Pflanzliche Ernährung kann Diabetes 2 verhindern oder heilen
Jede 11. Person hat Diabetes 2. Bis zum Jahr 2030 erwartet man eine Verdoppelung der Fälle. Pflanzliche Ernährung kann das verhindern und Menschen heilen.
Inhaltsverzeichnis
- Fazit
- 1. Diabetes verstehen
- 2. Warum erkrankt man an Diabetes Typ 2?
- 3. Ernährungsrichtlinien zur Vorbeugung, Kontrolle und Rückbildung von Diabetes Typ 2
- 4. Essgewohnheiten für ein Leben ohne Diabetes Typ 2
- 5. Wie ein tieferer BMI (Body Mass Index) Diabetes Typ 2 vorbeugt und bekämpfen kann
- 6. Die Auswirkung von organischen Schadstoffen auf Diabetes Typ 2
- 7. Entzündungsverminderung hilft, Diabetes Typ 2 unter Kontrolle zu halten und zu heilen
- 8. Die Lebensweise als Vorbeugung und Heilungsansatz von Diabetes Typ 2
- Literaturverzeichnis
Fazit
Diabetes tritt auf, wenn ein dauerhaft erhöhter Blutzuckerspiegel zu Schädigungen der Blutgefässe führt. Infolgedessen leiden auch die lebenswichtigen Organe, die durch diese beschädigten Blutgefässe mangelhaft versorgt sind. Diabetes kann eine Amputation der unteren Gliedmassen notwendig machen und zu Leberversagen, Sehkraftverlust, Kreislaufstörungen und zum Tod führen.
Jede 11. Person erkrankt heutzutage an Diabetes Typ 2, wobei man bis 2030 mit einer Verdoppelung der Fälle rechnet.
Die starke medikamentöse Behandlung, die den Blutzuckerspiegel senken soll, ist erwiesenermassen unwirksam gegen die Krankheit selbst und kann sogar lebensgefährdend sein. Forschungsergebnisse zeigen, dass eine pflanzenbasierte Ernährung zusammen mit einer radikalen Umstellung der Lebensweise helfen kann, die Krankheit unter Kontrolle zu halten oder sogar rückgängig zu machen.
PatientInnen mit Diabetes Typ 2 sollten darauf achten, die Funktionsfähigkeit des Insulinhormons nicht zu behindern. Das Hormon reguliert die Aufnahme von Glucose aus der Blutbahn in die Zellen. Zuviel eingespeichertes Fett in Muskelzellen, der Konsum von raffinierten Kohlenhydraten, fehlende körperliche Betätigung, organische Schadstoffe und Entzündungen im Organismus beeinträchtigen das einwandfreie Funktionieren des Insulinhormons.
Eine vegane oder vegetarische Ernährung hilft dabei, die Funktionsfähigkeit des Insulinums wiederherzustellen und den Blutzuckerspiegel zu senken, führt zu einem gesunden BMI (Body-Mass-Index) und reduziert die negativen Auswirkungen von organischen Schadstoffen und Entzündungen auf den menschlichen Körper.
| Nicht nur Veganer oder Vegetarier sollten das lesen: Veganer essen oft ungesund. Vermeidbare Ernährungsfehler. |
1. Diabetes verstehen
Das Hauptmerkmal von Diabetes ist das Unvermögen des Organismus, den Zuckerspiegel im Blut zu regulieren, weshalb die Zuckerwerte dauerhaft zu hoch sind. Der chronisch erhöhte Blutzuckerspiegel schädigt die Blutgefässe, weshalb in der Folge auch Schädigungen der - von diesen Gefässen versorgten - lebenswichtigen Organe auftreten.
Mit dem Essen nimmt der Mensch Kohlenhydrate auf. Das Verdauungssystem spaltet Kohlenhydrate in mehrere Arten von Einfachzucker auf, unter anderen in Glucose. Glucose gelangt vom Verdauungstrakt in den Blutkreislauf. Das Insulinhormon verhindert das Anstauen von Glucose im Blut, indem es die Glucose von der Blutbahn in die Zellen führt. Dort dient die Glucose als Energiezufuhr für zelluläre Prozesse.
Hauptbegriffe
Insulinum: Hormon, das Betazellen in der Bauchspeicheldrüse produzieren. Insulinum reguliert den Zuckergehalt im Blut. Es funktioniert wie ein Schlüssel, der die Zelltüren aufschliesst und der Glucose Eintritt ins Zellinnere verschafft.
Glucose: Glucose ist die Hauptenergiequelle der Zellen, kann jedoch sehr gefährlich sein, wenn sie sich in der Blutbahn aufstaut.
Es gibt zwei Arten von Diabetes: Typ 1 mit einer signifikanten genetisch bedingten Komponente und Typ 2, der vor allem von der Ernährungs- und Lebensweise abhängt. Auch bei Typ 2 spielt die genetische Konstellation eine Rolle, unterliegt aber der ungünstigen Beeinflussung durch eine falsche Lebensweise. Untenstehende Tabelle veranschaulicht weitere Hauptmerkmale dieser beiden Typen.
| Was geschieht? | Mögliche Ursachen | Merkmale | Behandlung |
| Diabetes Typ 1: Insulinmangel
Die Bauchspeicheldrüse produziert nicht genügend Insulinum |
|
| Injektionen von Insulinum |
| Diabetes Typ 2: Insulinresistenz
Der Körper entwickelt eine Resistenz gegen die Wirkung des Insulinums |
|
| Anpassungen der Ernährungs- und Lebensweise |
Bevor der Mensch Diabetes Typ 2 entwickelt, durchläuft er normalerweise ein Anfangsstadium (Prädiabetes). Der Blutzuckerspiegel ist bereits dauerhaft erhöht, liegt jedoch noch unter dem offiziellen Grenzwert für Diabetes.
Dieses Anfangsstadium gilt noch nicht als Krankheit. Dennoch zeigen Untersuchungen, dass auch PrädiabetikerInnen Organschädigungen erleiden können und die chronischen Komplikationen von Diabetes Typ 2 ihren Anfang schon in diesem Stadium nehmen.2
2. Warum erkrankt man an Diabetes Typ 2?
Genetische Veranlagungen spielen auch bei Diabetes Typ 2 eine Rolle. Ihr Einfluss ist jedoch weniger ausschlaggebend verglichen mit den Auswirkungen einer unangemessenen Ernährung und Lebensweise.
Gemäss diversen ForscherInnen3 ist Diabetes Typ 2 eine Reaktion auf genetische und umweltbedingte Faktoren (Ernährung, Essgewohnheiten, Bewegungsmangel durch sitzende Lebensweise, Body Mass Index und Kontakt mit persistenten organischen Schadstoffen).

Die Rolle der Ernährung gilt als wesentlich, denn neben dem direkten Effekt auf die Gesundheit kann sie möglicherweise die Toxizität der organischen Schadstoffe beeinflussen.
3. Ernährungsrichtlinien zur Vorbeugung, Kontrolle und Rückbildung von Diabetes Typ 2
Für Personen mit diagnostiziertem Diabetes Typ 2 erweist sich die Frage nach der Ernährung als eine der grössten Herausforderungen. Angesichts dieser bedeutenden Rolle der Ernährung ist es zentral, sich als betroffene Person direkt in die Ausarbeitung des Behandlungsplans einzubringen, aktiv nach Informationen zu suchen und sich selbst über das Thema zu erkundigen.
Setzen Sie auf eine Ernährung mit wenig gesättigten Fettsäuren
Fett im Blutkreislauf erreicht die Muskelzellen und setzt sich dort ab. Es bildet toxische Zerfallsprodukte (freie Radikale), die eine Entzündung und Dysfunktion der Mitochondrien hervorrufen. Dieses Phänomen nennt sich Lipotoxizität. Die genannten Prozesse blockieren die Insulinsignalisierung4 und führen zu einem Anstauen des Zuckers in der Blutbahn.
Nur ein Schuss Fett, und innerhalb von 160 Minuten ist die Glucoseaufnahme der Zellen beeinträchtigt.4
Die Auswirkung von Fett auf die Insulinfunktion konnte man durch Fettinfusionen ins Blut nachweisen, wobei diese zu einem erheblichen Anstieg der Insulinresistenz führten.5 Umgekehrt erwirkt das Entfernen von Fett aus dem Blutkreislauf einen Rückgang der Insulinresistenz.6 In vielen Fällen kann auch die MRI-Technologie den Zusammenhang von Insulinresistenz und Fett, das vom Blut in die Muskeln gelangt, aufzeigen.7
Palmitate (Palmitinsäure) und Oleate (Ölsäure) sind zwei Fettarten mit unmittelbarer Auswirkung auf Diabetes Typ 2:
- Palmitinsäure – eine gesättigte Fettsäure (enthalten in Fleisch, Milchprodukten, Eiern), welche die Insulinabsonderung behindert, die Insulinresistenz erhöht und giftig für die Zellen der Bauchspeicheldrüse sein kann.
- Ölsäure – eine einfach ungesättigte Fettsäure (enthalten in Nüssen, Oliven, Avocados), die Diabetes vorbeugen kann.
Die EPIC-Panacea, eine der umfangreichsten Studien über den Zusammenhang von Fleischkonsum und Körpergewicht, wies nach, dass von zwei Personen mit gleich hoher Kalorienaufnahme im Durchschnitt diejenige Person deutlich mehr an Gewicht zulegt, die mehr Fleisch konsumiert.8
Dieselbe Studie ermittelte Geflügel als das potentiell dickmachendste Fleisch, indem sie die Zunahme des BMI (Body Mass Index) über einen Zeitraum von 14 Jahren überwachte.
Konsumieren Sie Hülsenfrüchte zur Regulierung des Blutzuckers
Personen, die relevante Mengen an Hülsenfrüchten (Bohnen, Kichererbsen, Linsen) essen, weisen oft ein geringeres Körpergewicht auf. Eine an Hülsenfrüchten reiche Ernährung hat auf die Gewichtsabnahme und die Regulierung des Blutzuckers erwiesenermassen den gleichen Effekt wie eine Kalorienreduktion. Sie bringt ausserdem den zusätzlichen Nutzen einer verbesserten Cholesterinregulierung und Insulinregulierung.9
Die blutzucker- und cholesterinsenkende Wirkung von beispielsweise Ackerbohnen (Vicia faba) und Mungbohnen (aber auch Bockshornklee) belegen zahlreiche Forschungsergebnisse.10
Ergänzen Sie Ihren alltäglichen Speiseplan mit Pflanzen, die sich günstig auf die Diabeteskontrolle auswirken
Der Meerrettichbaum (Moringa) gilt als “Wunderpflanze” zur Senkung des Blutzuckerspiegels. Zwei Studien mit Tieren und drei Humanstudien11 zeigten die günstige Auswirkung der Blätter des Meerrettichbaums auf Diabetes Typ 2: Diese senken den Cholesterinspiegel, hemmen Entzündungen und schützen die Zellen der Bauchspeicheldrüse. Zudem beinhaltet der Meerrettichbaum vier der wirkungsvollsten Pflanzenstoffe (Phytochemikalien) gegen Hyperglykämie und Fettstoffwechselstörung (Dyslipidämie).
Die Untersuchungsgruppen, die eine tägliche Dosis Pulver der Meerrettichbaumblätter zu sich nahmen, wiesen signifikant verringerte Diabetesmarker auf im Vergleich zu den Kontrollgruppen, die keine Meerrettichbaumzusätze einnahmen.
Eine Kombination der Pflanzenstoffe aus Cranberries, Oregano, Rosmarin und Rosenwurz (Rhodiola rosea) ist erwiesenermassen wirksam in der Behandlung von Diabetes und verbessert die Bauchspeicheldrüsenfunktion.10
Humanstudien ergaben, dass der Verzehr von Algen das Diabetesrisiko verringern kann. Tierstudien wiederum zeigten, dass Chlorella vulgaris potentiell das Entstehen einer Insulinresistenz verhindern kann, während Meeresspirulina die Diabetesindikatoren erheblich verändert. Eine Ergänzung des Speiseplans mit Zink und Spirulina zeigte günstige Auswirkungen auf den Blutzucker-, Cholesterin- und Triglyceridspiegel.
Randomisierte, placebokontrollierte Doppelblindstudien am Menschen bewiesen, dass der Konsum von Zimt eine weitere brauchbare Möglichkeit darstellt, um Blutzucker und Blutdruck zu regulieren, da die Einnahme von mindestens 2 g Zimt über 12 Wochen die hauptsächlichen Diabetesmarker erheblich reduziert.12
Vermeiden Sie raffiniertes Getreide, zuckerhaltige Getränke und Süsswaren
Der Verzicht auf Fleisch und gesättigte Fette ist nicht die einzige Empfehlung, um Diabetes Typ 2 vorzubeugen und zu heilen. Eine 2016 veröffentlichte Untersuchung8 an über 200’000 Personen zum Zusammenhang von Ernährungsgewohnheiten und Gesundheitszustand kam zum Ergebnis, dass das Risiko für Diabetes Typ 2 bei einer ungesunden pflanzenbasierten Ernährung erhöht sein kann.
Gemäss den ForscherInnen können folgende Elemente einer ungesunden pflanzenbasierten Ernährung das Diabetesrisiko erhöhen:
| Elemente einer ungesunden pflanzenbasierten Ernährung | |
| Fruchtsäfte | Apfelwein (alkoholfrei) oder Apfelsaft, Orangensaft, Grapefruitsaft, alle anderen Fruchtsäfte |
| Raffiniertes Getreide | Frühstücksflocken aus raffiniertem Getreide, Weissbrot, Hefe- und andere Brötchen, Bagels, Muffins, Kekse, weisser Reis, Pfannkuchen, Waffeln, Cracker, Nudeln (Teigwaren) |
| Kartoffeln | Pommes Frites, Baked Potatoes, Kartoffelbrei, Maischips |
| Zuckergesüsste Getränke | koffeinhaltige wie auch -freie Cola mit Zucker, andere kohlensäurehaltige Getränke mit Zucker, zuckerhaltige kohlensäurefreie Fruchtgetränke |
| Süsswaren und Desserts | Schokolade, süsse Riegel mit und ohne Schokolade, selbstgemachte wie gekaufte Plätzchen, Brownies, Donuts, Cakes, süsse Hefebrötchen, Kuchen, Konfitüren, Pudding, Grütze, Sirup, Honig |
Sowohl Beobachtungsstudien als auch Interventionsstudien13 zeigten, dass der Verzehr von Vollkorngetreide in Verbindung steht mit einem massgeblich geringeren Erkrankungsrisiko an Diabetes Typ 2.
4. Essgewohnheiten für ein Leben ohne Diabetes Typ 2
In einem randomisierten klinischen Test zur Gewichtsabnahme befolgte die eine Hälfte der DiabetikerInnen eine konventionelle Diät und die andere Hälfte eine pflanzenbasierte Diät. Die Gruppe mit vegetarischer Ernährung neigte seltener zu Essattacken (Binge Eating), verspürte weniger Hungergefühle und war besserer Stimmung.14 Lesen Sie hier mehr zu unterschiedlichen pflanzenbasierten Ernährungsformen.
Selbst ohne Gewichtsreduktion konnten die PatientInnen der vegetarischen Gruppe ihren Insulinbedarf um 60 % senken; die Hälfte von ihnen konnte das Insulinum sogar ganz absetzen.15
Gemäss den WissenschaftlerInnen des Center for Research in Nutrition and Health Disparities (Forschungszentrum zu Ernährung und Gesundheitsdisparitäten) in South Carolina sind folgende Essgewohnheiten ausschlaggebend für das Entstehen beziehungsweise das Vorbeugen von Diabetes Typ 2:
| Essgewohnheiten, die Diabetes Typ 2 begünstigen16 | Essgewohnheiten, die Diabetes Typ 2 vorbeugen / reduzieren |
| Hoher Konsum von:
| Hoher Konsum von:
|
Sind Milch und Milchprodukte hilfreich bei Diabetes Typ 2?
Diese Frage bleibt eine umstrittene Kontroverse, wobei beide Seiten mit fundierten und umfangreichen Forschungsstudien argumentieren.
Leider ist das Datenmaterial über den direkten Zusammenhang von Milchproduktekonsum und Diabetes Typ 2 spärlich und uneindeutig. Die praktische Anwendbarkeit der zur Verfügung stehenden Interpretationen und Schlussfolgerungen ist sorgfältig abzuwägen - unter Berücksichtigung der individuellen Situation jeder Person, ihres Gesundheitszustandes und ihrer stoffwechselbedingten Bedürfnisse.
Pro- und Kontraargumente zur Auswirkung von Milch auf Diabetes Typ 2
Es gibt einerseits WissenschaftlerInnen und AutorInnen, die Milchprodukte generell als für den Menschen ungeeignete Nahrung beurteilen. Die Hauptargumente dafür sind:
Milchprodukte sind die perfekte Nahrung der Natur — aber nur, wenn man ein Kalb ist.
(Hyman M., 2012) 17. Aus einer evolutionären Perspektive begannen die Menschen erst vor 10'000 Jahren Milch zu konsumieren; Voraussetzung dafür war die Domestizierung von Vieh. Deshalb ist Milch eine ungewohnte Nahrung für den menschlichen Körper und viele Personen entwickeln allergische Reaktionen auf Milchprodukte. Lesen Sie mehr dazu hier und hier.- Eine der in Milch enthaltenen Proteinarten (das A1-Beta-Casein) soll ein Grund sein für das Entstehen von Diabetes Typ 1 bei einem Teil der kuhmilchtrinkenden Kinder.35
- Milch enthält eine Zuckerform (Lactose), die das Enzym Lactase in Glucose und Galactose aufspaltet. Vielen Menschen fehlt dieses Enzym oder ihr Körper stellt die Lactaseproduktion nach der Entwöhnung von der Muttermilch ein. Dies führt zu Laktoseintoleranz und vielfältigen Verdauungsproblemen beim Konsum von Milch und Milchprodukten.36
- Lactose (auch “Milchzucker” genannt) kann den Blutzuckerspiegel eindeutig erhöhen.
- Vollmilch enthält einen hohen Anteil an gesättigten Fetten, die eine Insulinresistenz begünstigen und Diabetes Typ 2 verschlimmern können.37
Die ForscherInnen, welche die schützende und hilfreiche Rolle von Milch in der Vorbeugung und Behandlung von Diabetes Typ 2 befürworten, bringen andererseits die folgenden Argumente ein:
- Milch gilt als Nahrungsmittel mit einem niedrigen glykämischen Index (GI). Obwohl der "Milchzucker" ein Ansteigen des Blutzuckerspiegels bewirkt, so ist dieser Anstieg doch deutlich geringer als beispielsweise bei einigen Früchten (etwa Äpfeln, Orangen).
- Milch stimuliert die Bauchspeicheldrüse zu einer höheren Insulinproduktion. Erwiesenermassen ist die Insulinreaktion auf Milchkonsum grösser, als es sich mit der Glucosereaktion allein erklären liesse.18
- Milchproteine (wie Casein und Molkenprotein) unterstützen gemäss Studien die Ausschüttung von Insulinum bei Menschen mit Diabetes Typ 218 und verbessern den Stoffwechsel.19
- Eine Forschungsstudie untersuchte über 10 Jahre hinweg 37’183 Frauen, die zu Beginn der Studie keine Vorgeschichte in Bezug auf Diabetes, Herz-Kreislauf-Erkrankungen und/oder Krebs hatten. Die Studie zeigte, dass
ein Ernährungsmuster, das einen höheren Anteil an fettarmen Milchprodukten aufweist, das Risiko einer Diabetes-2-Erkrankung bei Frauen mittleren Alters und älteren Frauen verringern kann
und dassjede Erhöhung der Tagesdosis an Milchprodukten mit einem 4 % tieferen Risiko einer Diabetes-2-Erkrankung verbunden ist
.20 Andere Studien erbrachten ähnliche Resultate,21, 22, 23 was zum Schluss führt, dassder regelmässige Konsum von proteinreichen Milchprodukten, fermentierten Milcherzeugnissen und/oder Milchproteinergänzungsnahrung vermutlich geeignet ist, um die glykämische Gesundheit vieler PatientInnen mit Diabetes Typ 2 zu verbessern.
5. Wie ein tieferer BMI (Body Mass Index) Diabetes Typ 2 vorbeugt und bekämpfen kann
Diabetes Typ 2 gilt zwar als “Altersdiabetes”, doch seit 1990 stieg die Verbreitung unter Kindern an. Dieses Phänomen steht im direkten Zusammenhang mit der vermehrten Fettleibigkeit im Kindesalter.24 Eine 2010 von der Loma Linda University (Abteilung für Ernährung) durchgeführte Untersuchung zeigt, dass der Verzicht auf Fleisch ein effizienter Weg ist, um Fettleibigkeit bei Kindern zu bekämpfen.25
Zu einem ähnlichen Ergebnis kam eine Forschungsstudie an einer Population von über 50'000 Personen zum Vorkommen von Diabetes Typ 2 bei unterschiedlichen Ernährungsweisen.26
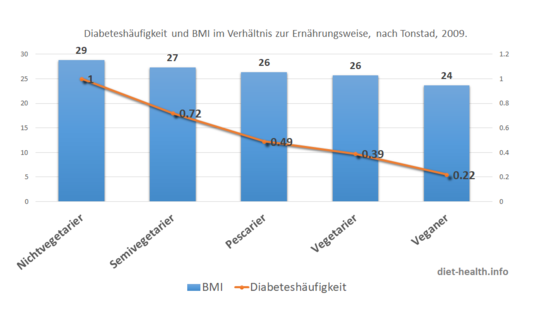
Gemäss dieser Studie weist die Gruppe der NichtvegetarierInnen die höchste Diabetesrate wie auch die höchsten BMI-Werte auf.
Überprüfen Sie Ihren BMI
Der BMI (Body Mass Index) ist eine von Adolphe Quetelet in den 1850er-Jahren entwickelte Formel zur Berechnung der Körpermasse.
Berechnen Sie Ihren BMI mit dieser Formel: BMI = Gewicht in kg / (Grösse in m x Grösse in m). Beispiel: Grösse 176 cm, Gewicht 68 kg = 1,76 m x 1,76 m = 3,0976. 68:3.0976 = 21,952 = BMI 22.
Obwohl diese Methode weithin verbreitet ist und präzise Vergleiche zwischen verschiedenen Gruppen erlaubt, hat sie doch mehrere Nachteile:
- Sie berücksichtigt nicht, ob das Gewicht von magerer Muskelmasse oder von Fett stammt. Deshalb überschätzt sie das Gesundheitsrisiko für muskulöse, aber gesunde Menschen, während sie das Risiko für “normalgewichtige” Menschen mit einem hohen Anteil an Körperfett zu gering einschätzt.
- Sie zeigt nicht an, an welcher Körperstelle sich das Fett befindet (Viszeralfett, das die Organe umhüllt, ist gefährlicher als Fett, das sich unterhalb der Haut einlagert).
- Sie berücksichtigt weder Alter noch Geschlecht (Frauen haben mehr Fetteinlagerungen als Männer und ältere Menschen mehr als jüngere).
Für eine grössere Genauigkeit lassen sich mehrere Methoden einzeln oder in Kombination anwenden: der Body Adiposity Index, die Messung des Taillenumfangs, das Taille-Hüft-Verhältnis, die Unterwasserwägung (hydrostatische Wägung) und die Messung des Körperfettanteils.
Der Spillover-Effekt – eine Erklärung des Zusammenhangs von Fettleibigkeit und Diabetes
Wenn das Körpergewicht zunimmt, wächst nicht die Anzahl der Fettzellen, sondern die Grösse der bereits vorhandenen Fettzellen. Das Fett baut sich innerhalb der Fettzellen an und führt zur deren Vergrösserung. Ab einem gewissen Punkt gelangt das Fett aus den Zellen zurück in die Blutbahn, wo es dieselbe Beeinträchtigung der Insulinsignalisierung verursacht wie eine fettreiche Mahlzeit.
Selbst wenn eine übergewichtige Person tatsächlich gesund isst, geben die Zellen aufgrund des Überlaufeffekts (spillover) konstant Fett in den Blutstrom ab. Doch selbst dann hat eine Person, die sich pflanzenbasiert ernährt, auch bei gleichem Gewicht wie ein Omnivore (Allesesser), weniger eingeschlossenes Fett in den Zellen, eine bessere Insulinsensitivität, einen besseren Blutzucker- und Insulinspiegel sowie eine verbesserte Funktion der Bauchspeicheldrüsenzellen.27
6. Die Auswirkung von organischen Schadstoffen auf Diabetes Typ 2
In die Umwelt freigesetzte chemische Schadstoffe gelangen in den Körper von Tieren, von wo sie der Mensch später aufnimmt.
Chemikalien mit einem hohen Risiko für Diabetes sind:
- Hexachlorbenzol, das in Dosensardinen und Lachsfilets vorkommt.
- Polychlorierte Biphenyle, die in Nahrungsmitteln aus dem Meer, in Säugetierprodukten und Milcherzeugnissen vorkommen.
Diese Toxine, die der Mensch dann in seinen eigenen Fettspeichern ablagert, verantworten einen gestörten Hormonhaushalt, Fettleibigkeit, Insulinresistenz, nichtalkoholische Fettlebererkrankung und infolgedessen Diabetes.
7. Entzündungsverminderung hilft, Diabetes Typ 2 unter Kontrolle zu halten und zu heilen
Entzündungen sind eine natürliche Reaktion des menschlichen Körpers in der Bekämpfung von Infektionen und im Heilungsprozess von Verletzungen.
 | Der Zweck der Entzündung ist die Wiederherstellung des beschädigten Gewebes. Normalerweise ist dies eine kurzzeitige Reaktion, doch aufgrund von oxidativem Stress und einem Ungleichgewicht des Immunsystems kann eine Entzündung chronisch werden. Der Kontakt des Immunsystems mit einem externen Faktor (einem Krankheitserreger oder Nahrungsmittel) löst die Freisetzung von entzündungsfördernden Zytokinen aus. Diese Zytokine können die Insulinresistenz in Muskel- und Leberzellen unmittelbar verstärken.30 |
Carotinoide, eine Klasse von Pflanzenstoffen (pflanzlichen Substanzen), die in rotem, gelbem und orangefarbenem Obst und Gemüse enthalten sind, wirken erwiesenermassen entzündungshemmend. Zahlreiche Studien belegen, dass das Diabetesrisiko umso tiefer liegt, je höher die Konzentration von Carotinoiden im menschlichen Körper ist.31
8. Die Lebensweise als Vorbeugung und Heilungsansatz von Diabetes Typ 2
Eine sitzende Lebensweise mit Bewegungsmangel ist einer der Hauptrisikofaktoren für Diabetes Typ 2. Forschungsstudien zufolge führt das Einhalten eines strukturierten moderaten Bewegungsprogramms in 8 Wochen zu einer Reduzierung der Diabetesmarker (Hämoglobin A1c).32
| Art der Übung | Was im Körper passiert |
| Ausdauertraining | Die Muskeln brauchen Glucose zum Funktionieren, der Glucosespiegel im Blut sinkt. Eine einzelne Trainingseinheit steigert die Insulinaktivität und Glucosetoleranz während über 24 Stunden (bis zu 72 h). |
| Krafttraining | Es erwirkt einen tieferen Nüchtern-Blutzuckerwert 24 Stunden nach dem Training, die Höhe der Reduktion ist dabei abhängig von Umfang und Intensität des Trainings. |
Gemäss dem Institut für Humane Bewegungswissenschaften der Old Dominion University in Virginia32 ist die Kombination von Ausdauer- und Krafttraining am effektivsten für die Regulierung des Blutzuckerspiegels. Die Zunahme der Muskelmasse erhöht die Zuckeraufnahme aus dem Blut und dessen Verwertung als Treibstoff, während Ausdauerübungen die Funktionsweise des Insulinums steigert.
Besondere Aufmerksamkeit sollte PatientInnen zukommen, die andere Diabeteskomplikationen aufweisen (etwa Kreislauferkrankungen, Neuropathie, Retinopathie etc.). Des Weiteren kann während des Trainings Hyper- oder Hypoglykämie auftreten, wenn man den Blutzuckerspiegel nicht unter Kontrolle hält. In solchen Fällen empfiehlt sich eine Anpassung der Medikation und eine genaue Überwachung.
Selbst wenn eine intensive blutzuckersenkende Therapie als sinnvolle und einfache Behandlungsmöglichkeit erscheinen mag, steigert sie in Wirklichkeit die Sterblichkeit, indem sie die Alterung beschleunigt und Krebs, Fettleibigkeit, Arteriosklerose sowie Entzündung der Arterien begünstigt.33
Trotz der grossen Zahl an Studien, welche die Auswirkung der Ernährung auf die Prävention und Bekämpfung von Diabetes Typ 2 aufzeigen, steigt die Häufigkeit dieser Krankheit weiter an. Nur jede dritte von Prädiabetes betroffene Person gab an, jemals vom ärztlichen Fachpersonal zu körperlicher Betätigung und gesünderer Ernährung angewiesen worden zu sein.34
Ungeachtet dessen betont die Weltgesundheitsorganisation WHO, dass Diabetes durch die Ernährungsweise, körperliche Aktivität, Medikation, regelmässige Untersuchung und Behandlung der Komplikationen behandelt und die Krankheitsfolgen vermieden oder verzögert werden können
.
Literatur - Quellen:
34 Quellenangaben
- Lempainen J, Tauriainen S, Vaarala O, Mäkelä M, Honkanen H, Marttila J, et al. Interaction of enterovirus infection and cow’s milk-based formula nutrition in type 1 diabetes-associated autoimmunity. Diabetes Metab Res Rev. 2012;28(2):177–85.
- Pratley RE. The early treatment of type 2 diabetes. Am J Med. 2013;126(9 Suppl 1):S2–9.
- Hofe CR, Feng L, Zephyr D, Stromberg AJ, Hennig B, Gaetke LM. Fruit and vegetable intake, as reflected by serum carotenoid concentrations, predicts reduced probability of PCB-associated risk for type 2 diabetes: NHANES 2003–2004. Nutr Res. 2014 Apr; 34(4): 285–293.
- Roden M, Price TB, Perseghin G, Petersen KF, Rothman DL, Cline GW, et al. Mechanism of free fatty acid-induced "insulinresistance" in humans. J Clin Invest. 1996;97(12):2859–65.
- Roden M, Krssak M, Stingl H, Gruber S, Hofer A, Fürnsinn C, et al. Rapid impairment of skeletal muscle glucose transport/phosphorylation by free fatty acids in humans. Diabetes. 1999;48(2):358–64.
- Santomauro AT, Boden G, Silva ME, Rocha DM, Santos RF, Ursich MJ, et al. Overnight lowering of free fatty acids with Acipimox improves "insulinresistance" and glucose tolerance in obese diabetic and nondiabetic subjects. Diabetes. 1999;48(9):1836–41.
- Krssak M, Falk Petersen K, Dresner A, DiPietro L, Vogel SM, Rothman DL et al. Intramyocellular lipid concentrations are correlated with "insulinsensitivity" in humans: a 1H NMR spectroscopy study. Diabetologia. 1999;42(1):113–6.
- Vergnaud AC, Norat T, Romaguera D, Mouw T, May AM, Travier N, et al. Meat consumption and prospective weight change in participants of the EPIC-PANACEA study. Am J Clin Nutr. 2010;92(2):398–407.
- Mollard RC, Luhovyy BL, Panahi S, Nunez M, Hanley A, Anderson GH. Regular consumption of pulses for 8 weeks reduces metabolic syndrome risk factors in overweight and obese adults. Br J Nutr. 2012;108 Suppl 1:S111–22.
- Clement, B. Food Is Medicine. The Scientific Evidence. Summertown, Hippocrates Publications; 2012.
- Mbikay M. Therapeutic potential of Moringa oleifera leaves in chronic hyperglycemia and dyslipidemia: a review. Front. Pharmacol., 01 March 2012.
- Allen RW, Schwartzman E, Baker WL, Coleman CI, Phung OJ. Cinnamon Use in Type 2 Diabetes: An Updated Systematic Review and Meta-Analysis. Annals of Family Medicine. 2013;11(5):452-459.
- Satija A, Bhupathiraju SN, Rimm EB, Spiegelman D, Chiuve SE, Borgi L et al. Plant-Based Dietary Patterns and Incidence of Type 2 Diabetes in US Men and Women: Results from Three Prospective Cohort Studies. Moore SC, ed. PLoS Medicine. 2016.
- Kahleova H, Hrachovinova T, Hill M, et al. Vegetarian diet in type 2 diabetes—improvement in quality of life, mood and eating behaviour. Diabet Med. 2013;30(1):127–9.
- Anderson JW, Ward K. High-carbohydrate, high-fiber diets for "insulintreated" men with diabetes mellitus. Am J Clin Nutr. 1979;32(11):2312–21.
- Liese AD, Weis KE, Schulz M, Tooze JA. Food Intake Patterns Associated With Incident Type 2 Diabetes: The "InsulinResistance" Atherosclerosis Study. Diabetes Care. 2009;32(2):263-268. (EE: Olivenöl ersetzt durch "Nüsse und Samen mit gutem LA:ALA-Verhältnis").
- Hyman M. The Blood Sugar Solution. New York, Hyman Entreprises, 2012
- Pasin G, Comerford KB. Dairy Foods and Dairy Proteins in the Management of Type 2 Diabetes: A Systematic Review of the Clinical Evidence. Advances in Nutrition. 2015;6(3):245-259.
- McGregor RA, Poppitt SD . Milk protein for improved metabolic health: a review of the evidence. Nutr Metab (Lond) 2013;10:46.
- Liu S, Choi HK, Ford E, Song Y, Klevak A, Buring JE et all. A Prospective Study of Dairy Intake and the Risk of Type 2 Diabetes in Women. Diabetes Care 2006 Jul; 29(7): 1579-1584.
- Tong X, Dong JY, Wu ZW, Li W, Qin LQ . Dairy consumption and risk of type 2 diabetes mellitus: a meta-analysis of cohort studies. Eur J Clin Nutr 2011;65:1027–31.
- Gao D, Ning N, Wang CX, Wang YH, Li Q, Meng Z, Liu Y, Li Q. Dairy Products Consumption and Risk of Type 2 Diabetes: Systematic Review and Dose-Response Meta-Analysis. PLoS ONE 2013.
- Aune D, Norat T, Romundstad P, Vatten LJ. Dairy products and the risk of type 2 diabetes: a systematic review and dose-response meta-analysis of cohort studies. Am J Clin Nutr 2013;98:1066–83.
- Hannon TS, Rao G, Arslanian SA. Childhood obesity and type 2 diabetes mellitus. Pediatrics. 2005;116(2):473–80.
- Sabaté J, Wien M. Vegetarian diets and childhood obesity prevention. Am J Clin Nutr. 2010;91(5):1525S–1529S.
- Tonstad S, Butler T, Yan R, Fraser GE. Type of vegetarian diet, body weight, and prevalence of type 2 diabetes. Diabetes Care. 2009;32(5):791–6.
- Goff LM, Bell JD, So PW, Dornhorst A, Frost GS. Veganism and its relationship with "insulinresistance" and intramyocellular lipid. Eur J Clin Nutr. 2005;59(2):291–8.
- Magliano DJ, Loh VHY, Harding JL, Botton J, Shaw JE. Persistent organic pollutants and diabetes: a review of the epidemiological evidence. Diabetes Metab. 2014;40(1):1–14.
- ATSDR (Agency for Toxic Substances and Disease Registry). Toxicological Profiles. Atlanta, GA: ATSDR; 2000. [Accessed March 27, 2011]. Toxicological Profile for Polychlorinated Biphenyls (PCBs) www.atsdr.cdc.gov /ToxProfiles /tp17.pdf.
- Badawi A, Klip A, Haddad P, Cole DEC, Bailo BG, El-Sohemy A, Karmali M. Type 2 diabetes mellitus and inflammation: Prospects for biomarkers of risk and nutritional intervention. Diabetes Metab Syndr Obes. 2010; 3: 173–186.
- Hofe CR, Feng L, Zephyr D, Stromberg AJ, Hennig B, Gaetke LM. Fruit and vegetable intake, as reflected by serum carotenoid concentrations, predicts reduced probability of PCB-associated risk for type 2 diabetes: NHANES 2003–2004. Nutrition research (New York, NY). 2014;34(4):285-293.
- Colberg SR, Sigal RJ, Fernhall B, Regensteiner JG, Blissmer BJ, Rubin RR et al. Exercise and Type 2 Diabetes: The American College of Sports Medicine and the American Diabetes Association: joint position statement. Diabetes Care. 2010;33(12):e147-e167.
- The Action to Control Cardiovascular Risk in Diabetes Study Group, Gerstein HC, Miller ME, et al. Effects of intensive glucose lowering in type 2 diabetes. N Engl J Med. 2008;358(24):2545–59.
- Karve A, Hayward RA. Prevalence, diagnosis, and treatment of impaired fasting glucose and impaired glucose tolerance in nondiabetic U.S. adults. Diabetes Care. 2010;33(11):2355–9.

Kommentare