Prevenir y revertir la diabetes con alimentos vegetales
Una de cada once personas padece diabetes. En quince años, esta cifra se duplicará. Los alimentos vegetales pueden evitar e incluso revertir esta enfermedad.
Tabla de contenido
- Conclusión
- Comprender la diabetes
- ¿Por qué aparece la diabetes de tipo 2?
- Directrices nutricionales para prevenir, controlar y revertir la diabetes de tipo 2
- Hábitos alimenticios para una vida sin diabetes de tipo 2
- Por qué un IMC bajo (índice de masa corporal) previene y nos ayuda a revertir la diabetes de tipo 2
- El impacto de los contaminantes orgánicos en la diabetes de tipo 2
- Reducir la inflamación nos ayuda a controlar y revertir la diabetes de tipo 2
- El estilo de vida como forma de prevenir y revertir la diabetes de tipo 2
- Bibliografía
Conclusión
La diabetes aparece cuando los niveles de azúcar en sangre se mantienen demasiado altos durante un tiempo, lo que a su vez puede causar daños en los vasos sanguíneos. Como consecuencia, los órganos que reciben sangre de dichos vasos también se ven afectados. La diabetes puede provocar insuficiencia renal, amputación de las extremidades inferiores, pérdida de visión, problemas circulatorios e, incluso, la muerte.
Las terapias farmacológicas dirigidas a reducir los niveles de azúcar han demostrado ser ineficaces en el tratamiento de la enfermedad e incluso, a veces, peligrosas para el paciente. Sin embargo, algunos estudios han probado que una dieta basada en el consumo de vegetales, así como realizar cambios significativos en el estilo de vida, pueden ayudarnos a controlar e incluso a revertir esta enfermedad.
Los pacientes con diabetes de tipo 2 deben centrarse en equilibrar la cantidad de insulina presente (la hormona que permite que las células del organismo puedan absorber la glucosa de la sangre). La actividad de esta hormona se ve deteriorada si las células musculares tienen demasiada grasa almacenada, lo que sucede cuando se consumen hidratos de carbono refinados, por la acción de contaminantes orgánicos, por la aparición de inflamaciones en el cuerpo o por la falta de actividad física.
Una dieta vegana o vegetariana nos ayuda a aumentar la sensibilidad a la insulina, a reducir los niveles de azúcar en sangre, a alcanzar y mantener un IMC (Índice de Masa Corporal) saludable y a reducir el impacto de los contaminantes orgánicos y de las inflamaciones en nuestro organismo.
| Un artículo que no solo veganos y vegetarianos deberían leer: La dieta vegana puede no ser saludable. Errores de nutrición. |
Comprender la diabetes
La principal característica de la diabetes es la incapacidad del cuerpo de controlar los niveles de azúcar en sangre, lo que a su vez provoca que estos niveles se mantengan altos de forma crónica. Esto puede causar daños en los vasos sanguíneos y afectar a los órganos vitales que reciben sangre de dichos vasos.
Cuando comemos, consumimos hidratos de carbono. El sistema digestivo los convierte en azúcares simples, uno de los cuales es la glucosa. La glucosa pasa del tracto digestivo al torrente sanguíneo. La hormona insulina evita que la glucosa se acumule en la sangre, ya que la transporta del torrente sanguíneo a las células, donde estas la emplean para realizar distintos procesos.
Conceptos básicos
Insulina: hormona que producen las células del páncreas y que regula los niveles de azúcar en sangre. Se comporta como si fuera una llave, ya que «desbloquea» la entrada de las células y permite que la glucosa entre en ellas.
Glucosa: es el principal alimento de las células, pero puede ser muy peligroso si se acumula en el torrente sanguíneo.
Hay dos tipos de diabetes: la tipo 1, que tiene un componente genético importante y la tipo 2, que se ve influenciada en gran medida por el estilo de vida y la dieta. La tabla que encontrará a continuación le ofrece más información al respecto.
| Qué sucede | Posibles causas | Características | Tratamiento | |
| Deficiencia de insulina | El páncreas no produce suficiente insulina | Predisposición genética Desencadenantes ambientales (p.ej., infecciones virales y consumo de leche1) | También llamada diabetes juvenil Representa el 5 % de los casos de diabetes El sistema inmunológico destruye las células del páncreas que producen la insulina | Inyecciones de insulina |
| Resistencia insulínica | El cuerpo se vuelve resistente a los efectos de la insulina | Dietas ricas en grasas y calorías Estilo de vida inadecuado |
Representa el 90-95 % de los casos de diabetes La acumulación de grasa dentro de las células interfiere con la acción de la insulina | Cambios en la dieta y en el estilo de vida |
Antes de desarrollar diabetes de tipo 2, suele atravesarse una fase incipiente (prediabetes) en la que los niveles de azúcar en sangre son elevados, pero no lo suficientemente altos como para encontrarse en el umbral oficial de la diabetes.
Aunque no se considere una enfermedad en sí misma, algunos estudios muestran que los órganos de los individuos con prediabetes se pueden estar viendo dañados y que las complicaciones de la diabetes de tipo 2 comienzan durante la fase prediabética.2
¿Por qué aparece la diabetes de tipo 2?
Aunque la predisposición genética desempeña un papel innegable en la diabetes de tipo 2, su influencia es menos significativa si la comparamos con el impacto que tienen un estilo de vida y una dieta inadecuados.
Según un buen número de investigadores3, la diabetes de tipo 2 aparece como respuesta a influencias genéticas y medioambientales (nutrición, hábitos alimentarios, estilo de vida sedentario, índice de masa corporal y exposición a contaminantes orgánicos persistentes).
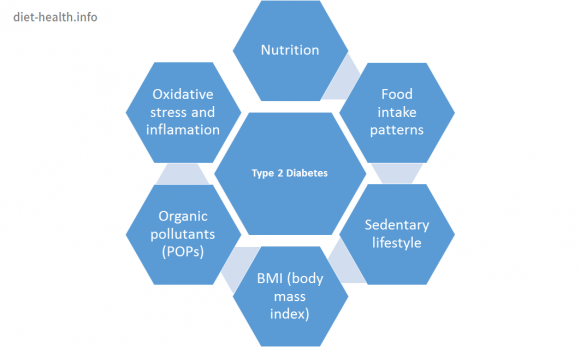
Se considera que el papel de la nutrición es esencial, ya que además de afectar de forma directa a la salud también puede influir en la toxicidad de los contaminantes orgánicos.
Directrices nutricionales para prevenir, controlar y revertir la diabetes de tipo 2
Uno de los mayores desafíos cuando se recibe un diagnóstico de diabetes de tipo 2 puede ser qué comer. Dado que la nutrición desempeña un papel tan importante, resulta vital buscar información de forma activa, educarse a uno mismo en la materia e involucrarse directamente en desarrollar un plan de tratamiento.
Seguir una dieta baja en grasas saturadas
La grasa que se encuentra en el torrente sanguíneo alcanza las células musculares y se acumula allí, creando productos de descomposición tóxicos (radicales libres) que causan inflamación y disfunción de las mitocondrias. Este fenómeno se conoce como lipotoxicidad (enlace en inglés). Todos estos procesos bloquean la señalización de la insulina4 y provocan la acumulación de azúcar en el torrente sanguíneo.
El consumo de grasas afecta a la absorción de la glucosa en las células durante los siguientes 160 minutos.4
El impacto de la grasa en las funciones de la insulina se probó introduciendo grasa en la sangre de algunos individuos. Se observó que al hacerlo la resistencia a la insulina aumentaba de forma considerable.5 Por el contrario, retirar grasa del torrente sanguíneo provocaba una reducción de dicha resistencia.6 En muchos casos, la relación entre la grasa que pasa del torrente sanguíneo a los músculos y el nivel asociado de resistencia a la insulina también se puede controlar en imágenes por resonancia magnética7.
El palmitato (ácido palmítico) y el oleato (ácido oleico) son dos tipos de grasas que tienen un impacto directo en la diabetes de tipo 2:
- El ácido palmítico, una grasa saturada (que se encuentra en la carne, en los productos lácteos y en los huevos) que altera la secreción de insulina, aumenta la resistencia a la insulina y puede ser tóxica para las células pancreáticas.
- Ácido oleico, una grasa monoinsaturada (que se encuentra en los frutos secos, las aceitunas y los aguacates) que puede proteger al organismo frente a la diabetes.
Uno de los mayores estudios que investiga el consumo de carne y su relación con el peso corporal, que se conoce como Epic-Panacea, prueba que si, de media, dos personas consumen el mismo número de calorías, la persona que ingiere más carne gana más peso.8
Ese mismo estudio identificó la carne de ave como la que más engorda, ya que determinó que, cuanta más carne de pollo habían comido los individuos durante un periodo de 14 años, más había aumentado su IMC (Índice de Masa Corporal).
Consumir legumbres, pues ayudan a controlar los niveles de azúcar en sangre
Las personas que consumen cantidades significativas de legumbres (judías, garbanzos y lentejas) tienden a pesar menos. Se ha probado que este tipo de dieta tiene el mismo efecto en términos de pérdida de peso y de control de los niveles de azúcar en sangre que reducir la cantidad de calorías que se consumen, con el beneficio adicional de una mejora en los niveles de colesterol y en la regulación de la insulina.9
Son numerosos los estudios que han demostrado que el consumo de alholva, habas (Vicia faba) y judías mungo, por ejemplo, afecta de manera positiva a los niveles de azúcar y de colesterol en sangre.10
Plantas con un impacto positivo en el control de la diabetes
En lo que respecta a reducir los niveles de azúcar en sangre, la Moringa oleifera se considera una «planta milagrosa». Dos estudios realizados en animales y tres en humanos11 han probado que las hojas de Moringa oleifera afectan de forma positiva a los pacientes con diabetes de tipo 2, ya que ayudan a reducir los niveles de colesterol y las inflamaciones y, además, protegen las células pancreáticas. Asimismo, la moringa contiene cuatro de las sustancias vegetales (fitoquímicos) que mayor impacto tienen en la hiperglucemia y en la dislipidemia.
Los grupos de investigación que recibieron una dosis diaria de polvo de hoja de Moringa oleifera redujeron de forma significativa sus marcadores de diabetes en comparación con los grupos que no recibieron dicho suplemento.
La combinación de los fitoquímicos de los arándanos, del orégano, del romero y de la raíz ártica también ha probado ser eficaz para controlar la diabetes y mejorar la función pancreática.10
Además, algunos estudios realizados en humanos han determinado que consumir algas puede reducir el riesgo de padecer diabetes, mientras que otros estudios llevados a cabo en animales han probado que la Chlorella vulgaris tiene el potencial de inhibir la aparición de resistencia a la insulina, mientras que la espirulina altera de forma significativa los marcadores de la diabetes. Se ha determinado que una dieta enriquecida con una combinación de zinc y espirulina afecta de forma positiva a los niveles glucémicos, a los de colesterol y a los de triglicéridos.
Por otro lado, algunos estudios aleatorizados y con placebo demostraron que la canela también puede ser una opción viable para regular la glucosa en sangre y la presión sanguínea. Por ejemplo, en uno de los estudios, el consumo de un mínimo de dos gramos de canela durante 12 semanas redujo de forma significativa los principales marcadores de la diabetes.12
Evitar los cereales refinados, las bebidas azucaradas y los dulces
Las recomendaciones para prevenir y revertir la diabetes de tipo 2 van más allá de evitar la carne y las grasas saturadas. En 20168 se publicó un estudio en el que se determinó la relación entre los hábitos alimenticios y el estado de salud de más de 200 000 personas. Dicho estudio demostró que los individuos que seguían una dieta poco saludable basada en vegetales tenían un mayor riesgo de padecer diabetes de tipo 2.
Según los investigadores, los siguientes alimentos vegetales pueden aumentar el riesgo de padecer diabetes si forman parte de una dieta poco saludable:
| Elementos de una dieta vegetal poco saludable | |
| Zumos de frutas | Sidra (sin alcohol) o zumo de manzana, zumo de naranja, zumo de pomelo y cualquier otro zumo de fruta. |
| Cereales refinados | Cereales para el desayuno refinados, pan blanco, muffins, bollos, galletas, arroz blanco, tortitas, gofres, crackers y pasta. |
| Patatas | Fritas, al horno, en puré o de bolsa. |
| Bebidas azucaradas | Coca-cola con cafeína y azúcar, coca-cola sin cafeína, pero con azúcar, otras bebidas carbonatadas con azúcar y bebidas de frutas no carbonatadas, pero con azúcar. |
| Dulces y postres | Chocolate, barritas de chocolate, dulces sin chocolate, galletas (tanto caseras como industriales), brownies, donuts, pasteles, rosquillas, tartas, mermeladas, siropes y miel. |
Tanto estudios observacionales como intervencionales13 muestran que el consumo de cereales integrales se asocia con un riesgo bastante inferior de desarrollar diabetes de tipo 2.
Hábitos alimenticios para una vida sin diabetes de tipo 2
Un estudio clínico aleatorizado sobre pérdida de peso en el que la mitad de las personas diabéticas siguieron una dieta convencional para perder peso y la otra mitad una vegetariana demostró que los pacientes que seguían una dieta vegetariana se daban menos atracones, se sentían menos hambrientos y obtenían mejor puntuación en sus estados de ánimo.14 Encontrará más información sobre dietas vegetales aquí.
Incluso aunque no perdieran peso, sus necesidades de insulina se redujeron en un 60 %, lo que permitió que la mitad de ellos pudiera renunciar a la insulina externa por completo.15
A continuación encontrará una lista de los hábitos alimenticios que contribuyen a la aparición de diabetes de tipo 2 y aquellos que la previenen, según los investigadores del Center for Research in Nutrition and Health Disparities in South Carolina (Centro de investigación en nutrición y disparidades de salud de Carolina del Sur).
| Hábitos alimenticios que favorcen la aparición de diabetes de tipo 216 | Habitos alimenticios que previenen o revierten la diabetes de tipo 2 |
| Consumo alto de:
| Consumo alto de
|
¿La leche y los productos lácteos son buenos para la diabetes de tipo 2?
Esta pregunta sigue siendo controvertida y su respuesta, un problema sin resolver. Existen estudios extensos y argumentos de ambas partes.
Por desgracia, la información que relaciona directamente el consumo de leche con la diabetes de tipo 2 es escasa y está abierta a interpretaciones. Antes de aplicar cualquiera de las conclusiones que se han extraído de dichos estudios conviene tener muy en cuenta la situación de cada persona, su estado de salud y los requerimientos de su metabolismo.
Argumentos a favor y en contra del impacto de la leche en la diabetes de tipo 2.
Hay científicos y autores que desaconsejan el consumo de leche en general, ya que consideran que es un alimento no apto para el consumo humano. En este sentido, sus principales alegaciones son:
Los productos lácteos son el mejor alimento que ofrece la naturaleza... si eres un ternero
(Hyman M., 2012) 17. Desde una perspectiva evolutiva, el ser humano comenzó a consumir leche hace tan solo 10 000 años, con la domesticación animal (ganado). Esto la convierte en un alimento extraño para el cuerpo humano, lo que hace que la gente a menudo desarrolle reacciones adversas a ella. Encontrará más información al respecto aquí y aquí.- Se cree que uno de los motivos por los que los niños que beben leche de vaca desarrollan diabetes de tipo 1 es un tipo de proteína que se encuentra en la leche (la beta-caseína A1)35.
- La leche contiene un tipo de azúcar (lactosa) que una enzima llamada lactasa descompone en glucosa y galactosa. Muchas personas carecen de esta enzima o su cuerpo deja de producirla tras el destete. Esto provoca intolerancia a la lactosa y otros problemas digestivos derivados del consumo de leche y productos lácteos36.
- No cabe duda de que la lactosa (también conocida como «azúcar de la leche») puede aumentar los niveles de azúcar en sangre.
- Además, la leche entera es rica en grasas saturadas, que favorecen la resistencia a la insulina y pueden empeorar la diabetes de tipo 237.
Por otro lado, los investigadores que apoyan el papel protector de la leche en la aparición y control de la diabetes de tipo 2 utilizan los siguientes argumentos para respaldar su opinión:
- Se considera que la leche es un producto con bajo IG (índice glucémico). Aunque el «azúcar de la leche» incremente los niveles de azúcar en sangre, este aumento es mucho menor si lo compramos con el que producen, por ejemplo, algunas frutas (manzanas o naranjas, entre otras).
- La leche estimula el páncreas para que produzca más insulina. Se ha demostrado que la respuesta de la insulina al consumo de leche es mayor de la que podría explicarse por la respuesta de la glucosa.18
- También ha quedado probado que los productos lácteos (p.ej., la caseína y la proteína del suero ) en particular mejoran la secreción de insulina en las personas que padecen diabetes de tipo 2 18, así como el funcionamiento de su metabolismo19.
- AUn estudio de diez años realizado en 37 183 mujeres que al inicio del mismo no contaban con antecedentes de diabetes, enfermedades cardiovasculares ni cáncer mostró que
un patrón dietético que incorpora un mayor número de productos lácteos puede reducir el riesgo de padecer diabetes de tipo 2 en mujeres de mediana edad o más mayores y que el incremento diario de una ración suponía una reducción del 4 % en el riesgo de padecer diabetes de tipo 2
. 20 Otros estudios obtuvieron resultados similares,21, 22, 23, lo que lleva a pensar quees probable que el consumo habitual de productos lácteos ricos en proteínas, lácteos cultivados y suplementos de proteína láctea también mejore la salud glucémica de muchos individuos que padezcan diabetes de tipo 2
.
Por qué un IMC bajo (índice de masa corporal) previene y nos ayuda a revertir la diabetes de tipo 2
Aunque la diabetes de tipo 2 se considera desde 1990 «de adultos», su prevalencia ha aumentado de forma notable en niños. Este fenómeno está ligado directamente con la obesidad infantil.24 Una forma de reducir la obesidad infantil sería disminuir el consumo de carne, algo que ya quedó probado en una investigación realizada en 2010 por el departamento de nutrición de la universidad de Loma Linda.25
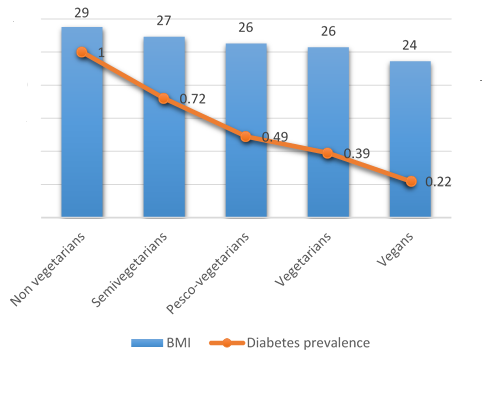
Otro estudio realizado en más de 50 000 sujetos obtuvo unos resultados similares; dicho estudio medía la prevalencia de la diabetes de tipo 2 en personas que seguían los tipos de dieta que se muestran más adelante.26
Según este estudio, las personas que seguían dietas no vegetarianas tenían las tasas más altas de diabetes y un mayor IMC
Comprueba tu IMC
El IMC (Índice de Masa Corporal) es una fórmula desarrollada por Adolphe Quetelet en 1850 para medir la masa corporal.
Calcule su IMC utilizando la siguiente fórmula: IMC = peso / (altura × altura). Por ejemplo: altura 176 cm, peso 68 kg = 1,76 m x 1,76 m = 3,0976. 68:3.0976 = 21,952 = BMI 22.
Aunque este método se utiliza ampliamente y permite realizar comparaciones bastante precisas entre grupos, tiene varias desventajas:
- No tiene en cuenta si el peso se debe a la masa muscular magra o a la grasa, de forma que aumenta el riesgo de las personas saludables con más musculatura y reduce el de la gente que tiene «un peso normal», pero más grasa corporal.
- No indica dónde se encuentra localizada la grasa en el cuerpo (grasa visceral) (enlace en inglés), ya que si se encuentra alrededor de los órganos es más peligrosa que si se encuentra bajo la piel.
- No tiene en cuenta la edad ni el sexo (las mujeres acumulan más grasa en comparación con los hombres y lo mismo sucede con los jóvenes y la gente más mayor).
Hay varios métodos alternativos más precisos que se pueden emplear solos o combinándolos entre sí: índice de adiposidad corporal (enlace en inglés), contorno de la cintura, índice cintura-cadera, pesaje hidrostático (enlace en inglés) y medición de la grasa corporal (enlace en inglés).
El efecto indirecto: la relación entre obesidad y diabetes
Cuando la gente gana peso, no aumenta el número de células adiposas, sino el tamaño de las ya existentes. La grasa se acumula en su interior y hace que las células se vuelvan más grandes. Llegados a un punto, la grasa de las células se derrama en el torrente sanguíneo y altera la señalización de la insulina de forma similar a cuando ingerimos una comida rica en grasas.
Aunque la persona que padece obesidad coma de manera saludable, este efecto puede estar vertiendo de forma constante grasa en su torrente sanguíneo. Por otro lado, una persona que siga una dieta basada en alimentos vegetales, aunque pese lo mismo que otra que sigue una dieta omnívora, tendrá menos grasa atrapada en sus células, mayor sensibilidad a la insulina, niveles de insulina y de azúcar en sangre adecuados y un mejor funcionamiento de las células pancreáticas.27
El impacto de los contaminantes orgánicos en la diabetes de tipo 2
Los contaminantes químicos que se liberan en el medio ambiente acaban en el cuerpo de los animales que más tarde ingerimos los seres humanos.
Los químicos que suponen un fuerte riesgo para la diabetes son:
- Hexaclorobenzeno, que se encuentra en las sardinas en conserva y en los filetes de salmón.
- Policlorobifenilos, que se encuentran en los animales marinos, en los mamíferos y en los productos lácteos.
Estas toxinas después quedan almacenadas en las propias reservas de grasas de los humanos y son las responsables de la aparición de desequilibrios hormonales, obesidad, resistencia a la insulina, enfermedad del hígado graso no alcohólico y mayores tasas de diabetes.
Reducir la inflamación nos ayuda a controlar y revertir la diabetes de tipo 2
Las inflamaciones son una reacción natural en el cuerpo humano, la manera en la que este lidia con infecciones y heridas.
 | El objetivo es reparar el tejido dañado. Suele ser una reacción a corto plazo, pero el estrés oxidativo y los desequilibrios en el sistema inmunológico pueden hacer que se convierta en algo crónico. Cuando el sistema inmunológico entra en contacto con un factor externo (un patógeno o un alimento), esto desencadena la liberación de citoquinas proinflamatorias. Estas citoquinas pueden mejorar directamente la resistencia a la insulina en las células musculares y hepáticas.30 |
Se ha demostrado que los carotenoides, un tipo de fitonutrientes («químicos vegetales») que se encuentran en frutas rojas, amarillas y naranjas, reducen la inflamación. Asimismo, varios estudios han probado también que cuando una persona tiene una mayor concentración de carotenoides en el organismo, también tienen un menor riesgo de padecer diabetes.31 Podemos llamarlos fitnutrientes contra la diabetes o como se les llama popularmente fitonutrientes para la diabetes.
El estilo de vida como forma de prevenir y revertir la diabetes de tipo 2
Llevar un estilo de vida sedentario es uno de los factores de riesgo que más influyen en la diabetes de tipo 2. Algunos estudios han demostrado que participar en programas de ejercicio moderados reduce los marcadores de la diabetes (hemoglobina A1c) en ocho semanas.32
| Tipo de ejercicio | Qué sucede en el cuerpo |
| Ejercicio aeróbico | Los músculos emplean glucosa para funcionar, por lo que este tipo de ejercicio reduce el nivel de glucosa en sangre. Una sola sesión aumenta la acción de la insulina y la tolerancia a la glucosa durante más de 24 horas (hasta 72) |
| Entrenamiento de fuerza | Este tipo de ejercicio reduce los niveles de azúcar en sangre en ayunas hasta 24 horas después del entrenamiento, con reducciones incluso más grandes en función del volumen y de la intensidad del ejercicio |
Según el Human Movement Sciences Department de la universidad Old Dominion, en Virginia (departamento de ciencias de la motricidad humana)32, una combinación de ejercicio aeróbico y ejercicio de fuerza es la manera más efectiva de controlar los niveles de azúcar en sangre. La nueva masa muscular aumenta el consumo de azúcar de la sangre y su uso como «combustible», mientras que el ejercicio aeróbico incrementa la acción de la insulina.
Deberá prestarse especial atención a los pacientes que tengan otras complicaciones derivadas de la diabetes (p. ej., trastornos en el sistema circulatorio neuropatías o retinopatías). Asimismo, si los niveles de azúcar en sangre no se mantienen bajo control, los pacientes pueden desarrollar hiperglucemia o hipoglucemia durante los entrenamientos. En tal caso, es recomendable ajustar o supervisar la medicación.
Aunque parezca ser el tratamiento más lógico y sencillo, ha quedado probado que una terapia intensa para reducir los niveles de azúcar en sangre aumenta la mortalidad en los pacientes, ya que acelera el envejecimiento y favorece la aparición de cáncer, obesidad, aterosclerosis e inflamación en las arterias.33
A pesar del gran número de estudios sobre el impacto de la nutrición en la prevención y reversión de la diabetes de tipo 2, esta enfermedad cada vez es más frecuente. Tan solo uno de cada tres pacientes prediabéticos afirma que su doctor le haya aconsejado realizar ejercicio y mejorar su dieta.34
Sin embargo, la Organización Mundial de la Salud reitera que la diabetes y sus consecuencias se pueden tratar o retrasar con dieta, actividad física, medicación, controles regulares y tratamiento en caso de complicaciones
.
Bibliografía:
34 fuentes
- Lempainen J, Tauriainen S, Vaarala O, Mäkelä M, Honkanen H, Marttila J, et al. Interaction of enterovirus infection and cow’s milk-based formula nutrition in type 1 diabetes-associated autoimmunity. Diabetes Metab Res Rev. 2012;28(2):177–85.
- Pratley RE. The early treatment of type 2 diabetes. Am J Med. 2013;126(9 Suppl 1):S2–9.
- Hofe CR, Feng L, Zephyr D, Stromberg AJ, Hennig B, Gaetke LM. Fruit and vegetable intake, as reflected by serum carotenoid concentrations, predicts reduced probability of PCB-associated risk for type 2 diabetes: NHANES 2003–2004. Nutr Res. 2014 Apr; 34(4): 285–293.
- Roden M, Price TB, Perseghin G, Petersen KF, Rothman DL, Cline GW, et al. Mechanism of free fatty acid-induced "insulinresistance" in humans. J Clin Invest. 1996;97(12):2859–65.
- Roden M, Krssak M, Stingl H, Gruber S, Hofer A, Fürnsinn C, et al. Rapid impairment of skeletal muscle glucose transport/phosphorylation by free fatty acids in humans. Diabetes. 1999;48(2):358–64.
- Santomauro AT, Boden G, Silva ME, Rocha DM, Santos RF, Ursich MJ, et al. Overnight lowering of free fatty acids with Acipimox improves "insulinresistance" and glucose tolerance in obese diabetic and nondiabetic subjects. Diabetes. 1999;48(9):1836–41.
- Krssak M, Falk Petersen K, Dresner A, DiPietro L, Vogel SM, Rothman DL et al. Intramyocellular lipid concentrations are correlated with "insulinsensitivity" in humans: a 1H NMR spectroscopy study. Diabetologia. 1999;42(1):113–6.
- Vergnaud AC, Norat T, Romaguera D, Mouw T, May AM, Travier N, et al. Meat consumption and prospective weight change in participants of the EPIC-PANACEA study. Am J Clin Nutr. 2010;92(2):398–407.
- Mollard RC, Luhovyy BL, Panahi S, Nunez M, Hanley A, Anderson GH. Regular consumption of pulses for 8 weeks reduces metabolic syndrome risk factors in overweight and obese adults. Br J Nutr. 2012;108 Suppl 1:S111–22.
- Clement, B. Food Is Medicine. The Scientific Evidence. Summertown, Hippocrates Publications; 2012.
- Mbikay M. Therapeutic potential of Moringa oleifera leaves in chronic hyperglycemia and dyslipidemia: a review. Front. Pharmacol., 01 March 2012.
- Allen RW, Schwartzman E, Baker WL, Coleman CI, Phung OJ. Cinnamon Use in Type 2 Diabetes: An Updated Systematic Review and Meta-Analysis. Annals of Family Medicine. 2013;11(5):452-459.
- Satija A, Bhupathiraju SN, Rimm EB, Spiegelman D, Chiuve SE, Borgi L et al. Plant-Based Dietary Patterns and Incidence of Type 2 Diabetes in US Men and Women: Results from Three Prospective Cohort Studies. Moore SC, ed. PLoS Medicine. 2016.
- Kahleova H, Hrachovinova T, Hill M, et al. Vegetarian diet in type 2 diabetes—improvement in quality of life, mood and eating behaviour. Diabet Med. 2013;30(1):127–9.
- Anderson JW, Ward K. High-carbohydrate, high-fiber diets for "insulintreated" men with diabetes mellitus. Am J Clin Nutr. 1979;32(11):2312–21.
- Liese AD, Weis KE, Schulz M, Tooze JA. Food Intake Patterns Associated With Incident Type 2 Diabetes: The "InsulinResistance" Atherosclerosis Study .Diabetes Care. 2009;32(2):263-268. (EE: Olivenöl esetzt durch "Nüsse und Samen mit gutem LA:ALA-Verhältnis").
- Hyman M. The Blood Sugar Solution. New York, Hyman Entreprises, 2012
- Pasin G, Comerford KB. Dairy Foods and Dairy Proteins in the Management of Type 2 Diabetes: A Systematic Review of the Clinical Evidence. Advances in Nutrition. 2015;6(3):245-259.
- McGregor RA , Poppitt SD . Milk protein for improved metabolic health: a review of the evidence. Nutr Metab (Lond) 2013;10:46.
- Liu S, Choi HK, Ford E, Song Y, Klevak A, Buring JE et all. A Prospective Study of Dairy Intake and the Risk of Type 2 Diabetes in Women. Diabetes Care 2006 Jul; 29(7): 1579-1584.
- Tong X , Dong JY , Wu ZW , Li W , Qin LQ . Dairy consumption and risk of type 2 diabetes mellitus: a meta-analysis of cohort studies. Eur J Clin Nutr 2011;65:1027–31.
- Gao D , Ning N , Wang CX , Wang YH , Li Q , Meng Z , Liu Y , Li Q . Dairy Products Consumption and Risk of Type 2 Diabetes: Systematic Review and Dose-Response Meta-Analysis. PLoS ONE 2013.
- Aune D , Norat T , Romundstad P , Vatten LJ . Dairy products and the risk of type 2 diabetes: a systematic review and dose-response meta-analysis of cohort studies. Am J Clin Nutr 2013;98:1066–83.
- Hannon TS, Rao G, Arslanian SA. Childhood obesity and type 2 diabetes mellitus. Pediatrics. 2005;116(2):473–80.
- Sabaté J, Wien M. Vegetarian diets and childhood obesity prevention. Am J Clin Nutr. 2010;91(5):1525S–1529S.
- Tonstad S, Butler T, Yan R, Fraser GE. Type of vegetarian diet, body weight, and prevalence of type 2 diabetes. Diabetes Care. 2009;32(5):791–6.
- Goff LM, Bell JD, So PW, Dornhorst A, Frost GS. Veganism and its relationship with "insulinresistance" and intramyocellular lipid. Eur J Clin Nutr. 2005;59(2):291–8.
- Magliano DJ, Loh VHY, Harding JL, Botton J, Shaw JE. Persistent organic pollutants and diabetes: a review of the epidemiological evidence. Diabetes Metab. 2014;40(1):1–14.
- ATSDR (Agency for Toxic Substances and Disease Registry)Toxicological Profiles. Atlanta, GA: ATSDR; 2000. [Accessed March 27, 2011]. Toxicological Profile for Polychlorinated Biphenyls (PCBs) www.atsdr.cdc.gov /ToxProfiles /tp17.pdf.
- Badawi A, Klip A, Haddad P, Cole DEC, Bailo BG, El-Sohemy A, Karmali M. Type 2 diabetes mellitus and inflammation: Prospects for biomarkers of risk and nutritional intervention. Diabetes Metab Syndr Obes. 2010; 3: 173–186.
- Hofe CR, Feng L, Zephyr D, Stromberg AJ, Hennig B, Gaetke LM. Fruit and vegetable intake, as reflected by serum carotenoid concentrations, predicts reduced probability of PCB-associated risk for type 2 diabetes: NHANES 2003–2004. Nutrition research (New York, NY). 2014;34(4):285-293.
- Colberg SR, Sigal RJ, Fernhall B, Regensteiner JG, Blissmer BJ, Rubin RR et al. Exercise and Type 2 Diabetes: The American College of Sports Medicine and the American Diabetes Association: joint position statement. Diabetes Care. 2010;33(12):e147-e167.
- The Action to Control Cardiovascular Risk in Diabetes Study Group, Gerstein HC, Miller ME, et al. Effects of intensive glucose lowering in type 2 diabetes. N Engl J Med. 2008;358(24):2545–59.
- Karve A, Hayward RA. Prevalence, diagnosis, and treatment of impaired fasting glucose and impaired glucose tolerance in nondiabetic U.S. adults. Diabetes Care. 2010;33(11):2355–9.

Comentarios